Elemek megjelenítése címkék szerint: gyógytorna
Lumbális instabilitás sportfizioterápiás megközelítésben
A lumbális instabilitás a mozgásszervi fizioterápia egyik legösszetettebb klinikai mintázata. A fogalom gyakran jelenik meg derékfájdalommal, sportterheléssel, visszatérő lumbopelvikus panaszokkal, illetve mozgáskontroll-zavarokkal kapcsolatban, ugyanakkor a szakmai használata nem mindig egységes. A „lumbális instabilitás” kifejezés alatt különböző szakmai irányzatok eltérő jelenségeket érthetnek: passzív szegmentális hipermobilitást, strukturális instabilitást, funkcionális instabilitást, lokális izomkontroll-vesztést, globális törzskontroll-zavart vagy ezek kombinációját.
Ezért minden stabilitási probléma elemzésekor elsődleges feladat az „instabilitás” fogalmának pontos meghatározása. Enélkül könnyen félreértésekhez, terminológiai vitákhoz és klinikailag kevéssé hasznos következtetésekhez juthatunk.
Az instabilitás általános értelemben az állandóság, a megtartottság vagy a kiszámíthatóság hiányát jelenti. Fizikai rendszerek esetében olyan állapotról beszélünk, amelyben a rendszer viselkedése nem jelezhető előre kellő valószínűséggel, mert a bemeneti tényezők, a zavaró hatások vagy a belső folyamatok túl komplexek a pontos matematikai leíráshoz.
A medicinában a fogalom értelmezése már kevésbé egzakt. Az általános orvoslásban instabilnak nevezhetjük például a beteg keringési állapotát, egy szervrendszer működését vagy akár sejtnövekedési folyamatokat is. Az ortopédiai medicinában az instabilitás legtöbbször morfológiai változások következtében kialakuló fokozott mozgékonyságot jelent. A gerinc esetében ez gyakran az egyes csigolyák közötti túlzott mozgással, degeneratív szalagos, porckorong- vagy kisízületi változásokkal, valamint pozíció- és terhelésfüggő fájdalommal kapcsolódik össze.
A fizioterápiás értelmezés ennél árnyaltabb. A klinikai gyakorlatban el kell különíteni a hipermobilitást, vagyis a passzívan mérhető fokozott mozgékonyságot, valamint az instabilitást, amely funkcionális értelemben elsősorban a muskuláris kontroll elvesztését jelenti.
Az instabilitás fizioterápiás értelmezése
A fizioterapeuták az instabilitás fogalmát képzettségüktől, terápiás irányultságuktól és klinikai szemléletüktől függően eltérően használhatják. A Kaltenborn–Evjenth-koncepcióban az instabilitás elsősorban a muskuláris kontroll elvesztését jelenti. Ennek vizsgálata aktív tesztekkel történik.
A Maitland-koncepció ezzel szemben különbséget tesz:
- strukturális instabilitás között, amely a Kaltenborn–Evjenth-rendszerben inkább hipermobilitásnak felel meg;
- valamint funkcionális instabilitás között, amely a muskuláris kontroll zavarával azonosítható.
Ez a különbségtétel klinikailag alapvető fontosságú. Egy szegmentum lehet hipermobil anélkül, hogy funkcionálisan instabil lenne, ha az aktív neuromuszkuláris kontroll megfelelő. Ugyanakkor instabilitás kialakulhat normál vagy akár csökkent passzív mozgástartomány mellett is, ha a muskuláris kontroll elégtelen.
Beteg által jelzett szubjektív instabilitási tünetek
A betegek gyakran nem szakmai terminusokkal írják le az instabilitást, hanem funkcionális élményként. Jellemző panaszok lehetnek: „megadja magát a derekam”; „blokkol”; „kicsúszik” normál gerincmozgások közben;
„belevillan” hajlított helyzetből történő felegyenesedéskor; úgy érzik, forgással kell „helyretenniük” a csigolyákat; üléskor azonnali fájdalom jelentkezik, amely állásra vagy járásra csökken; a fájdalom végigkíséri a mozgáspályát; fájdalmas ív jelentkezik bizonyos mozgástartományban.
Az anamnézisben sok esetben egyszeri vagy ismétlődő traumatikus, illetve mikrotraumatikus események szerepelnek. A betegek gyakran számolnak be arról is, hogy az erősítő edzés, a lumbális manipuláció vagy mobilizáció rontotta, esetleg csak rövid ideig javította az állapotukat.
Biomechanikai és neurofiziológiai alapok
A lumbális stabilitás értelmezésében alapvető jelentőségű a lokális és globális izomrendszer megkülönböztetése.
A muskuláris kontroll elvesztése érintheti:
- a lokális izomrendszert;
- a globális izomrendszert;
- vagy mindkettőt egyidejűleg.
1. Lokális izomrendszer
A lokális izmok jellemzői:
- eredésük és tapadásuk szomszédos csigolyákhoz kötött;
- mélyen helyezkednek el;
- kisméretűek;
- rövid emelőkaron dolgoznak;
- kis forgatónyomatékot hoznak létre;
- megnyúlásuk és rövidülésük általában 20% alatti;
- egy-egy szegmentum stabilizálásában vesznek részt.
Ide sorolhatók például:
- a m. transversus abdominis;
- a mély, monosegmentális multifidusrostok;
- a medencefenék izmai;
- a lokális intersegmentális stabilizátorok.
Neurofiziológiai szempontból a lokális izmok fontos feedforward-funkcióval rendelkeznek. Ez azt jelenti, hogy aktivációjuk normál esetben 40–120 ms-mal megelőzi a globális izmok aktivitását. Feladatuk tehát nem elsősorban a nagy erejű mozgás létrehozása, hanem a szegmentális előfeszítés, előkészítés és kontroll.
2. Globális izomrendszer
A globális izmok jellemzői:
- több szegmentumot hidalnak át;
- nem tapadnak minden egyes csigolyán;
- középső vagy felszínes rétegben helyezkednek el;
- nagyobb méretűek;
- hosszú emelőkaron dolgoznak;
- nagy forgatónyomatékot hoznak létre;
- megnyúlásuk és rövidülésük általában 20% feletti;
- egy teljes gerincszakaszt stabilizálnak vagy mozgatnak.
Ide tartozhatnak például:
- a m. rectus abdominis;
- a mm. obliqui abdominis;
- a m. erector spinae;
- a glutealis izomzat;
- a csípő körüli nagyobb stabilizátorok és mobilizátorok.
A globális izmok elsősorban meghatározott irányú vagy iránykombinációjú nyomatékot hoznak létre. A rendszer optimális működésében azonban ezek csak akkor képesek hatékonyan kontrollált mozgást létrehozni, ha a lokális rendszer előzetesen stabilizálja a szegmentális alapot.
A muskuláris kontrollvesztés jellemzői
A lumbális instabilitás funkcionális értelemben nem egyszerűen „gyenge törzset” jelent. Jellemzőbb a neuromuszkuláris rendszer koordinációs zavara.
A muskuláris kontroll elvesztésének fő jellemzői:
- a lokális izmok feedforward-funkciójának elvesztése;
- a lokális izmok irányfüggetlen működésének zavara;
- a globális izmok képtelensége a lumbopelvikus régió kívánt térbeli helyzetének megtartására;
- a medence–lumbális gerinc kontrollvesztése statikus vagy dinamikus feladatok közben;
- kompenzációs túlmozgás egyes szegmentumokban;
- fáradás hatására megjelenő mozgásminőség-romlás.
Instabilitás és hipermobilitás elkülönítése
A hipermobilitás abnormálisan megnövekedett passzív mozgékonyságot jelent. Ezt passzív tesztekkel, például joint-play vizsgálatokkal lehet értékelni.
Az instabilitás és a hipermobilitás különböző kombinációi klinikailag eltérő mintázatokat eredményeznek:
- instabilitás hipermobilitással;
- instabilitás normál mozgékonyság mellett;
- instabilitás hipomobilitás mellett;
- hipermobilitás instabilitás nélkül.
Ezek szegmentálisan és regionálisan is megjelenhetnek a gerincben. Klinikailag fontos megjegyezni, hogy a hipermobilitás fizioterápiával teljes strukturális értelemben nem „gyógyítható vissza” eredeti állapotra. Kompenzálni lehet:
- aktív muskuláris kontrollal;
- stabilizációs tréninggel;
- szükség esetén külső rögzítőkkel;
- terhelésmenedzsmenttel;
- mozgásminták optimalizálásával.
Az instabilitás, vagyis a muskuláris kontroll elvesztése ezzel szemben célzott neuromuszkuláris tréninggel fejleszthető.
Neurofiziológiai és biomechanikai terápiás nézőpont
A lumbális instabilitás kezelésével kapcsolatban két fő szakmai irányzat különíthető el. Az egyik dominánsan neurofiziológiai szemléletű, amely a motoros kontroll, a feedforward-aktiváció, a mély stabilizátorok újratanítása és az érzékelési funkciók helyreállítása felől közelít. A másik dominánsan biomechanikai szemléletű, amely a terheléselosztásra, a nyomatékokra, a gerinc mechanikai stabilitására, a törzs merevségi stratégiáira és a globális erőátvitelre helyezi a hangsúlyt. Klinikai szempontból azonban nem az a legfontosabb kérdés, hogy melyik iskola „helyesebb”, hanem hogy az adott páciensnél a diszfunkció mely komponensei vannak jelen, és ezek milyen sorrendben kezelhetők a leghatékonyabban.
A lumbális instabilitás gyakran egyszerre tartalmaz:
- neurofiziológiai funkcióvesztést;
- biomechanikai kontrollzavart;
- szegmentális túlmozgást;
- regionális kompenzációt;
- terhelés alatti fáradási mintázatot.
A lokális stabilizáció elsődlegessége
Hides és munkatársai vizsgálatai alapján a m. multifidus funkciója akut vagy szubakut derékfájdalom után szegmentálisan, akár egyoldalúan is károsodhat. Fontos megfigyelés, hogy a multifidusfunkció nem feltétlenül áll helyre spontán módon akkor sem, ha a fájdalom megszűnik. Amennyiben a lokális izomfunkció specifikus újratanítása elmarad, az általános aktivitásszint növelése önmagában nem feltétlenül elegendő. A visszatérő lumbális fájdalom kockázata nagyobb lehet, ha a lokális stabilizációs rendszer nem kerül célzottan fejlesztésre.
Ebből következik a terápiás sorrend:
- lokális stabilitás fejlesztése alacsony terhelésű kontrakciókkal;
- a kontrakció megtartásának gyakorlása kompenzáció nélkül;
- globális stabilizátorok fokozatos bevonása;
- terhelésspecifikus, funkcionális és sportági progresszió;
- fáradás alatti kontroll megtartásának fejlesztése.
A muskuloszkeletális fizioterápiában dolgozó szakemberek képzése gyakran arra irányul, hogy noziceptív eredetű mozgásszervi fájdalom esetén azonosítsák a tünetek forrását. Ez magában foglalja:
- a fájdalom lokális eredetének meghatározását;
- az érintett struktúra azonosítását;
- a provokálható fájdalmas mozgás vagy helyzet felismerését.
Ha a tünetforrás ismert, a fizioterápiás kezelés gyakran ennek célzott fájdalomcsillapító befolyásolására irányul. Számos fizioterápiás eljárás képes pozitívan befolyásolni a noziceptív fájdalmat. Az aktív és passzív mozgások ennek fontos részét képezik. A terápiás siker gyakran azon mérhető, hogy a korábban fájdalmas mozgás a kezelés után fájdalommentesebbé válik-e. Ugyanakkor a tünetforrás azonosítása nem azonos a tünetek kialakulási okának megértésével. A klinikai hiba ott kezdődik, amikor a kezelés kizárólag a fájdalom provokációjára és csökkentésére irányul, miközben nem vizsgálja:
- miért pont ott jelent meg a fájdalom;
- milyen funkcionális lánc vezetett a túlterheléshez;
- milyen kompenzációs mechanizmus omlott össze;
- milyen terhelési környezetben jelentkezik a kontrollvesztés;
- milyen hozzájáruló tényezők tartják fenn a problémát.
Záró gondolatban összegezzük a mozgásszervi rendszer vizsgálatát.
Az anamnézis a megnyert vizsgálati adatokkal együtt — még precíz funkcionális demonstráció hiányában is — lehetővé teszi, hogy a lokális leleteket a páciens sport- és munkaterhelési igényeivel összekapcsolva oksági kezelési stratégia alakuljon ki. Ebben kulcsszerepe volt a hozzájáruló tényezők kategóriájának. Gyakran előfordul, hogy egy fájdalmatlan mozgászavar egy másik régióban okoz kompenzációs túlterhelést. Ez a kompenzáció hosszabb terhelés alatt összeomolhat és másodlagosan fájdalmas diszfunkciót eredményezhet. Például a bal csípőízület mozgászavara, a lumbosacralis hipermobilitás, a lokális stabilizációs kontrollvesztés, a globális lumbopelvikus kontrollzavar és a sportterhelés alatti fáradás együtt hozták létre a klinikai mintázatot. A lumbális instabilitás sportolóknál nem értelmezhető kizárólag strukturális vagy lokális gerincproblémaként.
A sportfizioterápiás vizsgálatnak ki kell terjednie:
- a tünetek terhelésfüggő viselkedésére;
- az időbeli megjelenésre;
- a fáradási mintázatra;
- a sportági mozgásigényekre;
- a csípő, medence, törzs és háti gerinc funkcionális kapcsolatára;
- a lokális és globális izomrendszer elkülönített vizsgálatára;
- a hipermobilitás és instabilitás differenciálására;
- a hozzájáruló tényezők klinikai súlyozására.
A terápiás sorrend döntő jelentőségű. Nem célszerű azonnal nagy intenzitású globális erősítéssel kezdeni, ha a lokális stabilitási rendszer nem képes alacsony terhelés mellett sem kompenzációmentes aktivációra.
A hatékony felépítés:
- edukáció;
- hozzájáruló tényezők kezelése;
- lokális percepció és propriocepció fejlesztése;
- lokális low-load aktiváció;
- lokális kontroll megtartása könnyű globális terhelés mellett;
- PBU-, ultrahang- vagy palpációs kontroll;
- globális stabilitás;
- állóképesség;
- erő;
- dinamika;
- sportági integráció;
- fáradás alatti kontroll;
- return-to-sport döntéshozatal.
A lumbális instabilitás nem egyszerűen „gyenge törzs”, nem pusztán „túlmozgó szegmentum”, és nem is kizárólag lokális derékprobléma. Sokkal inkább olyan komplex klinikai mintázat, amelyben a szegmentális kontroll, a lokális izomfunkció, a globális stabilizáció, a regionális mobilitás, a sportági terhelés és a fáradás dinamikusan kapcsolódik össze.
A sportfizioterapeuta feladata nem csupán a fájdalmas struktúra azonosítása, hanem annak megértése, hogy a rendszer melyik ponton veszti el a kontrollt, és milyen beavatkozási sorrend vezet tartós funkcionális javuláshoz.
Kérdése merült fel a cikk elolvasása után?
Keressen minket bátran! Írjon az oldal jobb alsó sarkában megjelenő chatablakban, vagy hívjon minket munkanapokon 9:00 és 18:00 óra között a +36 1 790 9900-es, vagy a +36 1 799 9911-es telefonszámon. Szívesen segítünk!
Manuálterápia a biomechanika, élettan és fájdalom integrált rendszerében
Nézzük a manuálterápiát információvezérelt beavatkozásként
Alaplogikánk szerint a manuálterápia nem strukturális „javítás”, hanem információátadás egy élő, adaptív rendszer felé. Ez a szemlélet közvetlenül illeszkedik a modern fájdalomtudományhoz, amely szerint a fájdalom nem a szöveti állapot direkt lenyomata, hanem az idegrendszer védelmi kimenete.
A biomechanikai inger – mobilizáció, pozicionálás, nyomás, irányított mozgás – afferens információt hoz létre, amely szenzoros, motoros és autonóm hálózatokon keresztül kerül feldolgozásra, és környezetfüggő válaszreakciókat eredményez: fájdalomcsökkenést, mozgásjavulást, tónusváltozást.
Ez a gondolkodás végig jelen van a manuálterápiás gyakorlatban, a koncepció–modell–metódus–technika hierarchiáján keresztül.
Képzeljünk el egy gyakori szituációt! Egy páciens vállfájdalommal érkezik. Az MR-en „impingement jelek”, enyhe AC-ízületi eltérések. A vizsgálat során csökkent glenohumeralis csúszás, feszes felső trapéz. Manuálterápiás kezelést kap – és azonnal jobban lesz. A kérdés azonban nem az, hogy működött-e, hanem az, hogy: Miért működött? Valóban „helyre tettünk” egy ízületet? Megváltozott volna a porc, a tok vagy az ínfeszülés néhány perc alatt? Vagy egészen más történt? Ez az a pont, ahol a manuálterápia klasszikus biomechanikai magyarázatai és a modern fájdalomtudomány összeérnek.
Újraértelmezzük a biomechanikát. Nem oki, hanem kockázati kontextusba helyezve.
Az arthrokinematika ≠ fájdalomforrással. Ebbek alapján az eltérő ízületi mozgásminták nem automatikusan fájdalomokok, hanem fokozott idegrendszeri éberséggel társuló állapotok. A manuálterápiás vizsgálat során észlelt pl. csökkent csúszás, irányfüggő feszesség, aszimmetrikus mozgásérzet nem diagnózis, hanem input az idegrendszer fenyegetésbecsléséhez.
Hogyan vélekedik a manuálterápiás szemlélet a terhelés, kontroll és fájdalom háromszögében?
A biomechanika szerepe a fájdalomban nem a szövet „hibájának kimutatása, hanem a terhelés–kontroll–adaptáció aránytalanságának megismerése. A fájdalom csökkenése akkor várható, ha az idegrendszer nagyobb kontrollt és kiszámíthatóságot érzékel a mozgásban.
De akkor mit kezelünk valójában? A hagyományos szemlélet sokáig úgy gondolkodott, hogy a fájdalom = strukturális eltéréssel, a kezelés = strukturális korrekcióval. A klinikai valóság azonban újra és újra megkérdőjelezi ezt, hiszen súlyos eltérések lehetnek fájdalom nélkül, minimális eltérések lehetnek jelentős panasszal, azonnali fájdalomcsökkenés lehet strukturális változás nélkül.Ez nem azt jelenti, hogy a biomechanika irreleváns — hanem azt, hogy nem önmagában magyaráz. Innen indul a közös gondolkodás:
Mi a biomechanika szerepe egy olyan jelenségben, amelyet az idegrendszer hoz létre?
Nézzünk picit az élettani, neurofiziológiai folyamatok hátterébe!
Első témakör az afferens input és fájdalommoduláció.
A manuálterápia során keletkező mechanoreceptor-aktiváció versenyez a nociceptív információval és leszabályozhatja a fenyegetésjelzést. Ez nem „kapuelmélet” leegyszerűsített formában, hanem kontextusfrissítés az agy számára: „Ez a mozgás kontrollált, nem veszélyes.”
Második témakör az autonóm idegrendszer és fájdalom.
Az orthoszimpatikus szegmentációnak klinikai jelentősége a tartós fájdalomban van. Pl. a vállöv gyakran szimpatikus túlsúlyos állapotban van, fokozott tónussal, csökkent lokális keringéssel, magas izgalmi szinttel. A manuálterápia során lassú, ritmikus, irányított terhelése paraszimpatikus irányba tolhatja az egyensúlyt, ami fájdalomcsökkenést, mozgásbiztonság-érzetet, jobb motoros tanulást tesz lehetővé.
A tapintás és a vizsgálat idegrendszeri teszt, nem szövettani diagnózis.
A palpáció a modern fájdalomtudományi értelmezésben különösen erős a tapintás nem „megtalálja a hibát”, hanem teszteli az idegrendszer válaszkészségét. Mit figyelünk valójában? Fájdalom aránya a terheléshez képest milyen? A tónusváltozás sebessége milyen? Mozgás közbeni biztonságérzet milyen?
Ez az információ megbízhatóbb, mint bármely statikus strukturális eltérés.
Manuálterápia mint fájdalomcsillapító tanulási folyamat
A panaszmentesség, normál terhelés, stratégiaalkotás modern értelmezésében a manuálterápia nem „megoldja” a fájdalmat, hanem feltételeket teremt a fájdalom újratanulásához. A kezelés hatására sökken a fenyegetésérzet, növekszik a mozgásváltozatosság és kaput nyitunk az aktív terhelés felé. Ezért a manuálterápia nem alternatívája, hanem előkészítője és kísérője az aktív rehabilitációnak.
Manuálterápia mint információ egy védelmi rendszer. A modern fájdalomtudomány szerint a fájdalom nem a szövet „jelentése”, hanem az idegrendszer védelmi döntése. Ebben az értelmezésben a manuálterápia nem „javít”, hanem információt közöl. A kérdés tehát nem az, hogy melyik struktúrát mobilizáltuk, hanem az, hogy milyen afferens ingert hoztunk létre, hogyan változott a terhelés megítélése, nőtt-e a kontroll és kiszámíthatóság érzése. Ettől a ponttól válik a biomechanika nyelvvé, az élettan közvetítő rendszerré, a fájdalomtudomány pedig értelmezési keretté.
Ne feledje!
A manuálterápia nem a szövethez, hanem az idegrendszerhez szól – biomechanikai nyelven.
Kérdése merült fel a cikk elolvasása után?
Keressen minket bátran! Írjon az oldal jobb alsó sarkában megjelenő chatablakban, vagy hívjon minket munkanapokon 9:00 és 18:00 óra között a +36 1 790 9900-es, vagy a +36 1 766 4587-es telefonszámon. Szívesen segítünk!
Tévhit, hogy a derékfájdalom egy „elromlott gerinc” jele!
Szeretne beülni az autójába. Semmi extra, csak egy hétköznapi mozdulat.
Aztán hirtelen belenyilall a dereka. És az agy már pörgeti is a vészforgatókönyvet, „Na, megint becsípődött…”, „Ez biztos porckorong.”, „Elhasználódtam.”, „Kell egy MRI.”
Ismerős?
A jó hír, hogy a modern kutatások szerint a derékfájdalom legtöbbször nem azt jelenti, hogy a gerince tönkrement.
Sokkal inkább azt, hogy a teste védekezik. És ebből van út vissza!
Miért nem az MRI a válasz? Miért nem az MRI lesz a megoldás?
Sokan úgy gondolják, hogy ha készül egy MRI, kiderül „mi a baj” és végre megnyugodhatunk. Csakhogy a derékfájdalom világa nem így működik. A kutatások alapján a képalkotók (MRI, CT, röntgen) nagyon gyakran mutatnak olyan elváltozásokat, amelyek teljesen fájdalommentes embereknél is gyakoriak és sokszor nem magyarázzák meg a fájdalom mértékét.
A derékfájdalom (LBP=low back pain) világszerte a munkaképesség-csökkenés egyik vezető oka, miközben a legtöbb esetben nem azonosítható egyetlen olyan strukturális eltérés sem, amely egyértelműen magyarázná a panaszokat. A modern kutatások alapján egyre világosabban látszik, hogy a derékfájdalom klinikai képe ritkán vezethető vissza kizárólag perifériás szöveti károsodásra és sokkal inkább az idegrendszeri információfeldolgozás, a fájdalom-moduláció és a biopszichoszociális környezet komplex kölcsönhatása határozza meg.
Célom ebben az írásomban, hogy bemutassa a derékfájdalom mögött álló legfontosabb idegrendszeri és élettani mechanizmusokat, valamint azok klinikai jelentőségét a fizioterápiás gyakorlatban.
Először nézzük mi is valójában a fájdalom!
Ennek könnyebb megértése érdekében képzelje el a testét úgy, mint egy modern lakást, ahol van füstjelző, van mozgásérzékelő, van riasztó. A nocicepció olyan, mint a mozgásérzékelő: jelzi, hogy történik valami. A fájdalom pedig maga a riasztó hangja. És a fájdalomrendszer nem csak azt nézi, hogy mi történik a szövetekben, hanem azt is, hogy Ön mennyire fáradt, mennyire stresszel, mennyit aludt, mennyire fél a mozgástól, vagy milyen korábbi élményei vannak.
A modern fájdalomtudomány egyik legfontosabb üzenete, hogy a fájdalom az idegrendszer védelmi reakciója – nem a szövetkárosodás mértékének mérőszáma.
Ezért lehetséges az is, hogy sérülés mellett nincs fájdalom (sport közben), minimális eltérés mellett erős fájdalom van (krónikus esetben).
Miért fáj „semmire” a dereka? Mert sokszor nem egyetlen nagy ok van, hanem sok kicsi, ami összeadódik. Tipikus háttérfolyamatok pl. túl sok ülés, mozgáshiány, hirtelen terhelésugrás (pl. kertészkedés hétvégén), stresszes időszak, alváshiány, korábbi becsípődés-emlék („ettől a mozdulattól mindig bajom lesz”). És egyszer csak elér a rendszer egy pontra, ahol az idegrendszer azt mondja: „Most elég. Védekezünk.”
A fájdalom modern definíciója: védelmi output, nem szöveti marker
A fájdalom neurofiziológiai szempontból nem egyszerűen perifériás sérülésjel, hanem a központi idegrendszer által létrehozott védelmi kimenet. A nociceptív bemenet mindössze információt szolgáltat a rendszer számára; a tényleges fájdalomélményt az agy generálja akkor, ha a helyzetet veszélyesnek vagy fenyegetőnek ítéli.
Ez a megközelítés klinikailag alapvető jelentőségű, mert lehet jelentős szöveti irritáció fájdalom nélkül, illetve intenzív fájdalom minimális perifériás input mellett.
A derékfájdalom ezért nem értelmezhető kizárólag „strukturális probléma” keretében; a fájdalom kiváltásában és fenntartásában a fájdalomrendszer érzékenysége döntő tényezővé válhat.
Perifériás nocicepció: a szöveti irritáció élettana
A deréktáji fájdalomhoz kapcsolható perifériás nociceptív források gyakran nem klasszikus sérülések, hanem mikrotraumákból, túlterhelésből vagy lokális irritációból származó folyamatok, ahol a nociceptorok aktivációját mechanikai inger, kémiai mediátorok és a lokális gyulladásos környezet befolyásolja. Ez lehet pl. a discus anulus fibrosus külső rétege, a kisízületi tok (facet capsula), ligamentumok (supraspinale, interspinale, iliolumbale), a thoracolumbalis fascia és paraspinalis fasciarendszer, vagy myofasciális triggerpont (erector spinae, quadratus lumborum).
„Inflammatory soup” és perifériás szenzitizáció
Mikrosérülések vagy tartós mechanikai stressz esetén kialakulhat egy gyulladásos mediátorokban gazdag környezet („inflammatory soup”), amelyben gyakran jelen vannak a következő anyagok:
- PGE2 (prostaglandin)
- bradykinin
- hisztamin
- IL-1β, IL-6, TNF-α
- CGRP, Substance P
Ezek együttes jelenlétének a hatása, hogy csökken a nociceptorok aktivációs küszöbe, és az addig semleges vagy tolerálható terhelés is fájdalommal járhat. Ennek a klinikai jelentősége abban rejlik, hogy pl. amikor a beteg „nem érti”, miért fáj egy hétköznapi mozdulat, akkor tudni kell, hogy valójában ezek miatt a folyamatok miatt az érzékelő rendszer küszöbe csökkent.
A rejtett kulcsszó: szenzitizáció. A szenzitizáció azt jelenti, hogy a rendszere „érzékenyebb üzemmódba kapcsol”. Mint amikor a füstjelző túl érzékeny: nem csak tűznél jelez, hanem egy pirítós füstjére is.Derékfájdalomban ez így jelenik meg: „régen ezt simán megcsináltam”, „most már egy rossz mozdulat is elég”, „mintha a derekam figyelmeztető állapotban lenne”. Fontos, hogy ez nem képzelgés. Ez biológia. A tartós terhelés, mikrosérülések, stressz és alváshiány hatására a fájdalomrendszer lejjebb viszi a küszöböt, erősebben reagál, gyorsabban riaszt.
Gerincvelői feldolgozás: facilitáció a hátsó szarvban
A perifériáról érkező nociceptív információ a gerincvelő hátsó szarvában (dorsalis horn) végződik, majd onnan tartós vagy intenzív input esetén neuroplasztikus változások kialakulásának következtében a fájdalomjel továbbítása fokozódik.
NMDA-aktiváció és „gain” emelkedés
Ha az ingerlés ismétlődő:
- NMDA receptorok aktiválódnak,
- fokozódik a Ca²⁺ beáramlás,
- nő a posztszinaptikus excitabilitás,
- csökken a gátló interneuronok hatékonysága.
Ezzel a rendszer „ráerősít” a jelre: ugyanazon perifériás input nagyobb fájdalomérzetet eredményez.
Klinikai következménye ahyperalgesia és allodynia. A gerincvelői facilitáció miatt megjelenhet a hyperalgesia (fokozott fájdalomválasz fájdalmas ingerre), vagy allodynia (fájdalom nem fájdalmas ingerre).
Ez gyakran magyarázza a nem specifikus derékfájdalomban tapasztalható túlzott reakciókat, amelyeknél a strukturális károsodás nem arányos a panasszal.
Descendáló moduláció: az agyi „fék” és „gáz” rendszere
A fájdalom élményét nem csak az afferens input mennyisége határozza meg, hanem a központi idegrendszer visszacsatoló rendszere is.
A fő modulációs struktúrák: A fájdalomcsillapításban kulcsszerep jut a következőknek a PAG (periaqueductalis gray), RVM (rostral ventromedial medulla). Neurotranszmitterek itt a szerotonin, a noradrenalin, az endogén opioidok (endorfin, enkefalin).
Krónikus fájdalomban: csökkenő gátlás, fokozódó facilitáció
Tartós derékfájdalomban jellemző, hogy a gátló rendszerek kimerülnek, a facilitáció dominanciája alakul ki, vagy a fájdalomrendszer érzékennyé válik. Amennyiben ilyen van, akkor a beteg „kevesebb terheléstől is jobban fáj”, mert a központi fékrendszer gyengül.
A félelem nem „lelki” dolog – hanem idegrendszeri üzemmód. Ha egyszer már volt egy ijesztő derék-epizódod, az agy tanul. Legközelebb, amikor közeledsz a „veszélyes mozdulathoz” (hajlás, emelés), az idegrendszer előre riaszt: „Ezt már ismerem. Ez veszélyes.”Ez a kinesiophobia és a katasztrofizálás nem jellemhiba, hanem tanult veszély-előrejelzés. És igen: ez a fájdalmat fenntarthatja.
Prediktív agy: hiedelmek, félelem és fájdalomgenerálás
Az agy prediktív működésének egyik legfontosabb eleme, hogy a fájdalom nem kizárólag szenzoros esemény, hanem jelentéssel és kontextussal telített output.
A fájdalmat erősítheti:
- katasztrofizálás,
- kinesiophobia,
- fenyegető diagnosztikus kommunikáció,
- korábbi negatív tapasztalatok.
Nocebo neurofiziológiája
A „veszélyt sugalló” kommunikáció (pl. „kopás”, „instabil gerinc”, „szétcsúszott csigolya”) fokozhatja:
- amygdala aktivitást,
- anticipációs félelmet,
- descendáló facilitációt.
A „leletmagyarázat” neurofiziológiai hatású intervenció, ezért terápiás felelősség.
Stressz–alvás tengely: HPA-rendszer és szimpatikus tónus
Miért fáj jobban egy rossz héten? Volt már, hogy rosszul aludt, ideges volt, túlhajtotta magát …és hirtelen a dereka is rosszabb lett? Nem véletlen.A stressz hormonálisan és idegrendszerileg is fokozhatja a fájdalomérzékenységet. Az alváshiány pedig csökkenti a természetes fájdalomgátló rendszerek hatékonyságát. Az idegrendszer ilyenkor „éberebb” → a fájdalom hamarabb jön.
A tartós stressz biológiai hatásmechanizmusa a HPA-tengelyen keresztül történik: CRH → ACTH → kortizol
Hosszú távon a stressz:
- rontja az alvást,
- megváltoztatja a gyulladásos választ,
- növeli az izomtónust,
- fokozza a fájdalomérzékenységet.
Az alvásmegvonás pedig:
- csökkenti a fájdalomgátlást,
- emeli a proinflammatorikus citokinek szintjét,
- rontja a regenerációt és motoros tanulást.
Oké, de akkor mit tegyen? 1) A legfontosabb: ne ijedjen meg a fájdalomtól. A fájdalom önmagában nem bizonyíték arra, hogy „tönkretette a derekát”. Sokkal gyakrabban azt jelzi, hogy: a rendszer túlterhelt, túl érzékeny, védekezik.
Mozgáskontroll és védelmi programok: a merevség ára.
Nem a mozgás árt. A hirtelen túl sok mozgás árt. A cél a stabil, kiszámítható terhelés, fokozatos kapacitásépítés, mozgásbizalom visszatanítása.
Fájdalom esetén a motoros rendszer adaptál:
- co-contraction nő,
- mozgástartomány csökken,
- merevség és guardolás jelenik meg.
Rövid távon ez védő mechanizmus. Hosszú távon viszont fáradást okoz, növeli a szöveti stresszt, fenntartja a nocicepciót, csökkenti a mozgásvariabilitást. A modern rehabilitáció célja nem pusztán „stabilizálni”, hanem terhelhető, variábilis és biztonságos mozgásmintát visszaépíteni.
Mi ebből a klinikai konklúzió? új célpontok a fizioterápiában.
A derékfájdalom idegrendszeri és élettani háttere ma már nem egyszerűsíthető le strukturális eltérésekre. A klinikai kép legtöbbször a nocicepció, szenzitizáció, fájdalommoduláció, prediktív agyműködés, stresszrendszer és mozgásadaptációk komplex eredője.
A modern fájdalomtudományi szemlélet a fizioterapeutát nem csupán „tünetkezelővé”, hanem a beteg idegrendszeri szabályozásának és terhelhetőségének újratanító szakemberévé teszi.
A derékfájdalom modern értelmezése alapján a fizioterápia célja nem kizárólag a „szöveti korrekció”, hanem:
- a nociceptív input csökkentése
- a szenzitizáció oldása (perifériás + centrális)
- descendáló gátlás támogatása (mozgás, alvás, stressz)
- a fenyegetésérzet csökkentése edukációval
- a mozgásbiztonság és terhelhetőség visszaépítése
Ne feledje! A derékfájdalom nagyon gyakran nem a „rossz gerinc” története. Hanem a túlterhelt, túl éber idegrendszer története. És ez jó hír.
Mert ha az idegrendszer tudott fájdalmat tanulni, biztonságot is tud tanulni. A teste nem az ellensége. Csak véd.
Regisztráljon "Gyógytorn-fizioterápia" időpontot, vagy hívja ügyfélszolgálatunkat munkanapokon 9:00-18:00 óra között és egyeztessen időpontot!
Hol találhatók meg a mozgásszervi rendelőink?
10 éve a mozgásszervi rehabilitáció szolgálatában
A PhysioVit mozgásszervi rehabilitációs és prevenciós szolgáltatásai rendelői keretek közöt immár 10 éve jelen vannak a hazai egészségügyben, oktatási téren pedig 16 éve. Pácienseinkkel együtt ünnepeljük divízión idei 10 éves jubileumát, amely számunkra nemcsak mérföldkő, hanem az elért eredményeink elismerése is.
Mit nyújtunk Önnek?
Az elmúlt évtizedben számos szakmai és szervezeti fejlődésen mentünk keresztül, ám egyvalami állandó maradt:
- az egyedi rehabilitációs koncepciók,
- a hazai és nemzetközi szinten is elismert sportrehabilitációs programok és ezeket igénybe vevő profi- és hobbi sportolók
- az elégedett páciensek és a sikeres felépülések, amelyek a komplex kezelési szemléletnek köszönhetők.
Miben különbözünk másoktól?
- Rehabilitációs programjainkat speciális, aktív szemlélet határozza meg.
- Hiszünk abban, hogy a hatékony gyógyulás kulcsa az aktív mozgás, ezért a klasszikus gyógytornát modern edzőtermi környezettel ötvözzük.
- Célunk, hogy pácienseink a lehető leggyorsabban visszanyerjék aktivitásukat, és tartósan egészséges életmódot alakíthassanak ki.
Miért válasszon minket?
- Biztonságos, ellenőrzött egészségügyi szolgáltatások népegészségügyi engedéllyel.
- Tapasztalt, nemzetközileg képzett szakemberek.
- Egyedi, személyre szabott rehabilitációs programok.
Bővebben szakmai blogunkban, a PhysioBlogban - ide kattintva elérhető - olvashat az aktív rehabilitáció előnyeiről.
Telephelyeink
Ön több helyszínen is igénybe veheti szolgáltatásainkat:
- PhysioVit XIII. – Sport és Rehabilitációs Központ
1135 Budapest, Béke utca 21–29. - Bejelentkezés kezelésre itt. - PhysioVit VIII. – Sport és Rehabilitációs Központ
1089 Budapest, Orczy út 6. - Bejelentkezés kezelésre itt. - PhysioVit MÁTRA – Sport és Rehabilitációs Központ
3060 Pásztó, Hunyadi út 12. - Bejelentkezés kezelésre itt.
Csatlakozzon ahhoz a több ezer pácienshez, akik az elmúlt 10 évben velünk gyógyultak!
Foglalja le időpontját online, és kezdje el aktív rehabilitációját még ma.
Szeretne egy állapotfelmérést személyesen? Hívjon minket munkanapokon 9:00 és 18:00 óra között a +36 1 790 9900-es telefonszámon és foglaljon személyes konzultációra időpontot.
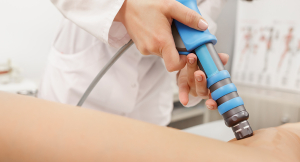
Achilles-ín fájdalom: Esetbemutató és a lökéshullám-terápia (ESWT) eredményessége PhysioVit módszerével
Az Achilles-ín fájdalom szinte mindenkit utolérhet, aki ülőmunkát végez, sportol, vagy egyszerűen csak szereti a hosszabb sétákat. De mit lehet tenni, ha a fájdalom hónapokon át makacsul visszatér, minden reggel merevséggel és estére fokozódó duzzanattal keseríti meg a mindennapokat? Most egy olyan esetet mutatunk be, ahol a PhysioVit által alkalmazott lökéshullám-terápia (ESWT) hozott áttörést – és nem utolsósorban segített elkerülni a műtétet.
Következzen az esetbemutató kiindulási állapot. Páciensünk N. Á., 45 éves, irodai munkát végző nő.
Fő panaszai, amikor hozzánk érkezett állapotfelmérésre:
- Krónikus Achilles-ín fájdalom (Achilles tendinopathia)
- Időtartam: kb. 9 hónap
- Fájdalom főként lépcsőn járásnál, futáskor, hosszabb séták után jelentkezik.
- Kísérő tünetek: reggeli merevség, duzzanat, estére jelentősen fokozódó fájdalom
Korábbi kezelései amelyről az állapotfelméréskor beszámolt:
- Nyújtás, excentrikus gyógytorna
- Gyulladáscsökkentők, ultrahang, pihenés
- Részleges javulás, de sport vagy terhelés után a fájdalom újra kiújult
- Műtéti lehetőség is felmerült
Célok és diagnosztika
Általunk alkalmazott Lökéshullám terápia céljai:
- Fájdalom csökkentése (akut és terheléses helyzetben is)
- Gyulladás mérséklése
- Ín szerkezeti regenerációjának elősegítése
- Funkció visszanyerése: normál járás, futás, terhelhetőség növelése
Diagnosztikai lépések:
- Pontos anamnézis, fájdalom lokalizációjának feltérképezése
- Ultrahang vizsgálat: ín vastagsága, degeneráció jelei, duzzanat mértéke
- Pácienssel történő részletes megbeszélés: várható hatások, mellékhatások, alternatív kezelési lehetőségek (műtét is!)
Terápiás protokoll – Lökéshullám-terápia PhysioVit koncepció szerint
Alkalmazott eszköz:
- Elektromágneses lökéshullám készülék (de a sűrített levegős típus is alkalmas, a lényeg a szövetre adaptált beállításokon van)
Kezelési paraméterek:
- Energia szint: közepes-erős (érzékeny, de tolerálható fájdalommal jár)
- Frekvencia: a hullámok mélyen behatolnak, de nem okoznak irritációt
- Ütésszám: kb. 8000 ütés/kezelés (változtatható a páciens reakciói alapján)
- Kezelőfej típusa: az Achilles-ín kontúrjához igazított, megfelelő átmérőjű, lapos vagy enyhén konkáv fej
- Kezelések gyakorisága: hetente 1-2 alkalom, összesen 6 kezelés, folyamatos monitorozással
Kiegészítő célok:
- Excentrikus és koncentrikus izomerősítés
- Nyújtás, biomechanikai tanácsadás (cipő, futótechnika)
- Terhelés fokozatos növelése
Eredmények és mérőszámok
| Mérőszámok | Kezdetnél | 3. kezelés után | 6.kezelés után | 3 hónappal később |
| Fájdalom (VAS 0-10) | 7 |
4-5
|
2-3 | 1 |
| Ín duzzanat, vastagság (UH) | Megvastagodott, degeneráció |
Csökkenő duzzanat, javuló struktúra
|
Szinte normális vastagság, jobban látható kollagén fibrillum | Stabil szerkezet, nincs visszatérés |
| Funkció (jogging, lépcső, séta stb.) | Lépcsőn mindig fájdalom, futás nem megy |
Lépcsőn kényelmesebb, rövid futás lehetséges
|
30-40 perc futás fájdalom nélkül, hosszú séták is mennek | Teljes aktivitás, új kihívások is bírhatók |
| Fáradékonyság/regeneráció | Hosszú regeneráció, napokig fájdalom | Gyorsabb javulás, kevesebb kellemetlenség | Minimális regenerációs idő, sport után kevés panasz |
Szinte nincs tartós fájdalom
|
Beteg visszajelzése:
Már az első kezelések után is éreztem, hogy a fájdalom csökken, a duzzanat estére nem fokozódik annyira. A harmadik kezelés után pedig újra tudtam rövid távon futni, anélkül, hogy alig bírtam volna lépcsőzni. Most, három hónappal a terápia után szinte semmit sem érzek, ha tartom magam a nyújtást, erősítést és a terhelést fokozatosan növelem.
Kockázatok, kihívások, buktatók
- Az intenzitás beállítás nehézsége: ha túl magas, túlzott fájdalom; ha túl alacsony, nincs hatás
- A páciens hajlama a túlterhelésre (korai futás, ugrálás), ami hátráltatja a regenerációt
- A gyógytorna és otthoni tanácsok következetes betartása elengedhetetlen
- Nagy a variabilitás a kezelési protokollokban (energia, ütés, frekvencia, fej típus)
- Nem minden Achilles-tendinopathia reagál egyformán: az ún. insertionalis (tapadási) típusban például kevesebb a bizonyított előny (PubMed 2024)
Szakirodalmi háttér – Miért működik az ESWT?
Mechanizmusok, biológiai hatások
- ESWT (Extracorporeal Shock Wave Therapy) serkenti a fibroblaszt-aktivitást, neovaszkularizációt, mechanotranszdukció révén fokozza a kollagén-szintézist, javítja a mikrocirkulációt, és módosítja a gyulladásos folyamatokat (PMC).
- In vitro kutatások szerint az ESWT segíti a tendon-eredetű őssejtek differenciálódását, elősegítve a sérült tendinális szövet helyreállítását (Oncotarget).
- Állatkísérletekben és humán vizsgálatokban egyaránt bizonyított az ín szerkezetének javulása, véráramlás fokozódása (Frontiers, PMC).
Klinikai bizonyítékok Achilles-tendinopátiában
- Az ESWT biztonságos és hatékony középső rész Achilles-tendinopathiában, főleg excentrikus gyakorlatokkal kombinálva (PMC).
- Rompe és mtsai (2008) összehasonlító vizsgálata szerint az excentrikus terhelés és az ESWT önmagában is javulást hoz, de a kettő kombinációja még jobb eredményeket ad (Frontiers).
- Randomizált, placebo-kontrollos vizsgálatokban az ESWT-csoportban nagyobb javulás volt tapasztalható fájdalom és funkció terén, mint a sham (álkezelés) csoportban – lásd Acta Orthopaedica 2008 RCT, PubMed.
- Egy 43 fős klinikai vizsgálatban heti egy ESWT-kezelés négy hétig szignifikáns javulást mutatott AOFAS és VAS pontszámokban 4 és 16 hetes kontrollnál (Lippincott).
Nem minden esetben csodaszer
- Egy friss RCT szerint az "insertional Achilles tendinopathia" esetén három alkalom radiális ESWT vs. sham kezelés között nem volt szignifikáns különbség fájdalom vagy funkció terén 6-12 hetes követésben (PubMed).
- A hatásosság nagyban függ a kiválasztott protokolltól, a betegség típusától, az energia-beállításoktól és az alkalmazott fej típusától is (ScienceDirect, PMC).
Gyakorlati tanácsok laikusoknak
- Ne várd meg, amíg teljesen mozgásképtelenné válsz – a krónikus Achilles-ín fájdalom jól kezelhető, ha időben fordulsz szakemberhez!
- A lökéshullám-terápia nem varázslat, de valódi szövetregenerációt indít el, főleg, ha kiegészíted célzott gyógytornával.
- Mindig figyelj a fokozatosságra: ne terheld túl az ínadat, még ha javulást is érzel az első néhány kezelés után!
- A gyógytorna és az otthoni nyújtás legalább olyan fontos, mint maga a kezelés – ha nem tartod be, elmarad a várt eredmény.
- A PhysioVit koncepciója szerint minden kezelést egyénre szabnak, nincs "gyári program", a beállításokat a te visszajelzéseidhez igazítják.
- Ha bármilyen szokatlan duzzanat, láz vagy extrém fájdalom lép fel, azonnal konzultálj a kezelőorvosoddal!
GYIK – Gyakran Ismételt Kérdések
Meddig tart, mire javulni kezd a fájdalom ESWT során?
Általában már 3-4 kezelés után jelentős javulás érzékelhető, de teljes eredményt 6-8 alkalom után, illetve a kezelést követő 2-3 hónapban várhatsz.
Fáj a lökéshullám-terápia?
A kezelés során érzékenység, kisebb fájdalom jelentkezhet, de ez jól tolerálható – a kezelő mindig igazít a beállításokon.
Műtét helyett tényleg elég lehet a lökéshullám-kezelés?
A legtöbb krónikus Achilles-tendinopathiás esetben igen, de fontos az egyéni kivizsgálás és a kombinált terápia.
Mi történik, ha túlterhelem magam a kezelések között?
A regeneráció lassul, a fájdalom visszatérhet – ezért mindig fokozatosan emeld a terhelést!
Kell-e ultrahang minden alkalommal?
Nem, de a kezdeti és végső kontroll során ajánlott az ín szerkezetét követni.
A kezelési protokoll szöveti adottságokra szabható, folyamatosan monitorozható és módosítható, így minden páciens személyre szabott, biztonságos és eredményes terápiában részesül. Szakirodalmi adatok és gyakorlati tapasztalatok egyaránt alátámasztják, hogy a lökéshullám-terápia – helyes alkalmazás esetén – valódi áttörést hozhat a krónikus Achilles-ín fájdalom kezelésében.
Ne várjon tovább, ha nem múlik a fájdalom!
Az Achilles-ín problémái nem csupán a sportolókat érintik – mindenkit utolérhet, aki irodai munkát végez, rendszeresen gyalogol, vagy csak szeret mozogni. Ha azonban a fájdalom hónapok óta makacsul visszatér, reggelente merevséggel, estére pedig duzzanattal nehezíti meg a napjaidat, akkor itt az idő tényleg cselekedni!
Ez az eset is azt bizonyítja: a megfelelően alkalmazott lökéshullám-terápia (ESWT) segítségével nemcsak a fájdalom csökkenthető, hanem valós szöveti regeneráció is elérhető – ráadásul műtét nélkül.
Nincs sablonkezelés, nincs „egyforma gépi program”. A PhysioVit koncepcióban minden terápiás beállítás egyénre szabott, az aktuális panaszok és az adott szöveti állapot szerint finomhangolt. A páciensünk néhány hét alatt újra tudott lépcsőzni, sétálni, futni – fájdalom nélkül. És ami a legfontosabb: nem kellett műtétre mennie.
Ne halogassa tovább!
Foglalja le az állapotfelmérése időpontját!
Beszéljen személyesen szakértő terapeutával az Achilles-ín állapotáról – teljes kivizsgálás, részletes protokolltervezés.
Tudjon meg mindent a lökéshullám-kezelés lehetőségeiről, kockázatairól és valódi hatásáról – személyesen, biztonságban.
Erőnléti edzés: A hosszú élet, egészséges hát és izmos jövő titka – avagy hogyan gyógyulhat és előzhet meg derékfájást, csontritkulást vagy akár a krónikus betegségeket?
Az utóbbi napokban a Google keresések toplistáján tarolt a derékfájás kulcsszó – és meg sem lepődünk! Sokan találkoznak ezzel a "nyűggel", legyen szó irodai munkáról, otthoni teendőkről vagy akár sportolás utáni kellemetlenségről. De mi lenne, ha azt mondanánk: a megoldás nem feltétlenül a gyógyszerekben vagy a pihentetésben rejlik?
1. Miért keresi mindenki a derékfájás megoldását, és mi köze ehhez az erőnléti edzésnek?
Az erőnléti edzés, vagyis a tudatos izomerősítés, nem csak a testépítők kiváltsága. Sőt, a legújabb nemzetközi szakirodalom szerint már heti egy óra is jelentősen csökkenti a krónikus derékfájás kockázatát! (WHO, 2023; PMC, 2024). Ez nem varázslat, hanem tudomány.
Ha Ön is szeretné hátát erősebbé, életét fájdalommentesebbé tenni, érdemes tovább olvasni. Megmutatjuk, hogyan válhat az erőnléti edzés a gyógyulás és megelőzés kulcsává – akár otthon, akár edzőteremben!
2. Az erőnléti edzés nem csak az izmokat edzi – szív- és érrendszeri egészség, vérnyomás, cukorbetegség
Sokan gondolják, hogy az erőnléti edzés csak az izomzat erősítéséről szól. De a kutatások mást mondanak! Már heti 60 perc erősítéshez hozzávetőlegesen 27%-os halálozáscsökkenés társul, ráadásul a szív- és érrendszeri, valamint daganatos halálozás is jelentősen mérséklődik (Am J Prev Med, 2022).
Az Amerikai Szív Szövetség (AHA) szerint a rendszeres erőnléti edzés 15%-kal csökkenti az össz-halálozást, 17%-kal pedig a szív- és érrendszeri betegségek miatti halálozást. A kardiometabolikus gondozásban már kötelező helye van! (Forgalom, 2024).
A vérnyomásbarát életmód egyik titka is a súlyzókban rejlik. Egy 270 vizsgálatot összegző elemzés szerint az izometriás (statikus) gyakorlatok a leghatásosabbak a vérnyomáscsökkentésben, de a dinamikus erősítés is jelentősen javítja a vérnyomást (Br J Sports Med, 2023).
3. Cukorbetegség? Nem csak a diéta segíthet!
A 2-es típusú diabétesszel élőknek sem kell lemondaniuk az aktív, erősebb életről. A legfrissebb meta-analízisek szerint az erőnléti edzés csökkenti a HbA1c-t (azaz a hosszú távú vércukorszint mutatóját) és az éhomi vércukrot is (Diabetes Care, 2024).
Az optimális eredmény eléréséhez a szakirodalom a kombinált mozgásformákat javasolja, de az erőnléti edzés mindenképpen az alapok alapja. Ez azt jelenti, hogy a súlyzós vagy saját testsúlyos edzés mellett akár sétálhat is – a lényeg a rendszeresség!
Tehát, akinek már diagnosztizáltak cukorbetegséget, vagy csak szeretné megelőzni azt, mindenképp érdemes beépíteni a heti rutinba az erősítő gyakorlatokat.
4. Csontegészség, csontritkulás – miért fontos az erőnléti edzés minden életkorban?
Az erőnléti edzés nem csak az izmokat, hanem a csontokat is edzi! Idősebb korban különösen fontos a csontásványi denzitás (BMD) megtartása, hogy elkerülje a töréseket, csontritkulást. Nagy sebességű, erőteljes erőnléti gyakorlatok időseknél is szignifikáns BMD-nyereséget adnak (Syst. review, 2024).
Különösen a posztmenopauzás nők profitálhatnak ebből, hiszen a hormonális változások miatt fokozottabban veszélyeztetettek. Egy friss meta-analízis szerint a rendszeres, jól paraméterezett erőnléti edzés jelentősen javítja a csontsűrűséget (BioMed Central, 2025).
Ne feledje: soha nem késő elkezdeni! A csontritkulás nem sorscsapás, hanem kezelhető, sőt, megelőzhető egy kis súlyzózással.
5. Térd- és csípőízületek védelme: erőnléti edzés és osteoarthritis (OA)
Az osteoarthritis, vagyis az ízületi porckopás, sokak életét keseríti meg. A jó hír: a 2023–2024-es EULAR és OARSI ajánlások alapján a rendszeres, személyre szabott erőnléti edzés a leghatékonyabb eszköz a csípő- és térd-OA kezelésében (ard.bmj.com, oarsijournal.com, ScienceDirect).
A kutatások szerint az erőnléti edzés nem csak a fájdalmat csökkenti, de az izomerőt és a funkciót is növeli (PMC, 2024). Tehát, ha reggelente nyikorgó térddel kel, vagy nehezen indul a mozgás, itt az idő, hogy belevágjon az erőnléti edzésbe!
És ne aggódjon: nem kell maratont futnia vagy nehéz súlyokat emelnie. Már a rendszeres, saját testsúlyos gyakorlatok is segítenek!
6. Tendinopátiák és íngyulladás: mi működik, és mi nem?
Achilles- vagy patellar tendinopátia? Bizony sokan ismerik az érzést, amikor minden lépésnél fáj az ín. A legújabb áttekintések szerint a progresszív ínterhelés (plusz izometria) vagy a heavy-slow resistance hosszú távon jobb funkcionális javulást eredményez, mint az izolált excentrikus edzés (PubMed, ScienceDirect, 2024).
A különféle kiegészítő kezelési módok (modalitások) egyelőre nem bizonyultak hatékonyabbnak az aktív gyakorlatoknál (Sports Medicine-Open, 2023). Azaz: a legjobb, amit tehet, ha fokozatosan és következetesen edzi az érintett ízületet.
Persze, mindig érdemes szakemberhez fordulni a személyre szabott programért – hiszen minden ín más és más!
7. Krónikus derékfájás: mozgás, mint gyógyszer
A krónikus derékfájással élők számára a WHO 2023-as irányelve egyértelmű: az edzésprogram, oktatás és pszichológiai támogatás a leghatékonyabb hármas (Egészségügyi Világszervezet). A "mozgás mint gyógyszer" szemlélet már nem csak divatos szlogen, hanem tudományosan igazolt tény.
A legjobb eredményeket a terápiás gyakorlatok (erősítés, állóképesség) multimodális ellátás részeként mutatják (PMC, 2024). Ez azt jelenti, hogy nem elég csak pihenni vagy masszíroztatni: mozgással, erősítő edzéssel bizonyítottan javítható a hátfájás!
Ha Ön is unja már a fájdalomcsillapítók körforgását, próbálja ki a tudatos erősítést!
8. Onkológia: erőnléti edzés a túlélés és életminőség javításáért
Talán meglepő, de a daganatos betegségek terápiájában is kulcsfontosságú az erőnléti edzés. Egy 42 vizsgálatot összegző tanulmány szerint a magasabb izomerő vagy kardiorespiratorikus fittség 31–46%-kal alacsonyabb össz-halálozással jár daganatos betegek esetén (Br J Sports Med, 2025).
A rákhoz társuló fáradtságot is csökkentheti, miközben javítja az alsó végtagi erőt és az életminőséget (PubMed, SpringerLink, PMC, 2024). Fontos azonban, hogy a programot mindig a kezelőorvos és gyógytornász segítségével állítsa össze.
Ne hagyja, hogy a diagnózis elvegye az erejét! Az erőnléti edzés itt is valódi életmentő lehet.
9. Sebészet és posztoperatív rehabilitáció: gyorsabb felépülés erőnléti edzéssel
Térdprotézis vagy ACL-műtét után sokan attól tartanak, hogy hosszú hónapokig tart majd a felépülés. A jó hír: a progresszív erőnléti edzés jelentősen gyorsítja a regenerációt, javítja a quadriceps-szimmetriát, az egylábas ugrást és a leszállási biomechanikát (PubMed, 2024).
Térdprotézis esetén a rendszeres erősítő edzés csökkenti a fájdalmat, növeli az izomerőt és a mozgástartományt (ROM), ráadásul a mindennapi funkciók is visszatérnek (BioMed Central, MDPI, 2024–2025).
Ha tehát Ön is műtét előtt vagy után áll, ne féljen belevágni az erőnléti edzésbe – persze mindig gyógytornász felügyelete mellett!
10. Időskor, frailty, szarkopénia: hogyan maradhat fiatalos és önálló?
Az időskori fizikai leépülés (frailty) és az izomsorvadás (szarkopénia) nem elkerülhetetlen végzet! A többkomponensű, erőnléti központú edzésprogramok jelentősen javítják a frailty-státuszt és a fizikai funkciót (PubMed, ScienceDirect, 2024).
Az izomerő növelése mellett néha az izomtömeg is gyarapodhat, főleg, ha fehérjében gazdag étrenddel vagy komplex táplálékkiegészítőkkel kombinálja az edzést (2023–2024-es kutatások). Ez azt jelenti, hogy idősebb korban sem késő elkezdeni – a mozgás és az izomerő a hosszú, független élet kulcsa!
Ne hagyja, hogy a kor meghatározza, mennyit tud mozogni. Az erőnléti edzés minden korosztálynak ajánlott!
11. Erőnléti edzés a mindennapokban: hogyan kezdjen hozzá?
Most, hogy már tudja, mennyi mindent nyerhet az erőnléti edzéssel, biztosan felmerül a kérdés: hogyan kezdjen hozzá?
Fontos: ha bizonytalan, kérje gyógytornász-fizioterapeuta, vagy a sportrehabilitációban jártas személyi edző segítségét! Így biztosan a saját egészségi állapotához, céljaihoz igazított edzésprogramot kap. Heti 2-3 alkalom már látványos eredményeket hozhat, főleg, ha kitartó!
12. Ne feledje! Az erőnléti edzés nem luxus, hanem egészségügyi alap!
Az erőnléti edzés nemcsak az izmokat, hanem az egész szervezetet erősíti. Csökkenti az össz- és szív-érrendszeri halálozást, javítja a vérnyomást és a vércukorszintet, növeli a csont- és izomerőt, segít a derékfájás, csontritkulás, ízületi bántalmak, tendinopátiák és a posztoperatív felépülés során is.
Legyen szó fiatalokról vagy idősekről, sportolókról vagy mozgásszegény életet élőkről – az erőnléti edzés mindenkinek ajánlott! A mozgás a legjobb befektetés az egészségébe.
Ha kérdése van, vagy szeretne személyre szabott edzésprogramot kérje szakembereink tanácsát! Hívjon minket munkanapokon 9:00 és 18:00 óra között a +36 1 790 9900-es telefonszámon és foglaljon személyes konzultációra időpontot. Szívesen segítünk!
Ossza meg ezt a cikket családjával, barátaival, vagy minden olyan ismerősével, akit érinthet a mozgásszervi panasz. A tudás mozgásban tart!